- Accueil
- Chirurgie Colo-rectale
- Chirurgie du rectum
Chirurgie du rectum
Utiliser notre service de téléconsultation
Estimer son poids idéal pour être en bonne santé
Jours et horaires de consultation
Clinique du Parc
50 rue Emile Combes
34170 CASTELNAU LE LEZ
Lundi 8h30/13h - 14h/17h
Mardi 8h30/13h - 14h/18h
Mercredi 8h30/13h - 14h/17h
Jeudi 8h30/13h - 14h/18h
Vendredi 9h/13h
Espace H2O
55 Avenue de Melgueil
34280 LA GRANDE-MOTTE
Clinique Via Domitia
235 Chem. des Alicantes,
34400 LUNEL
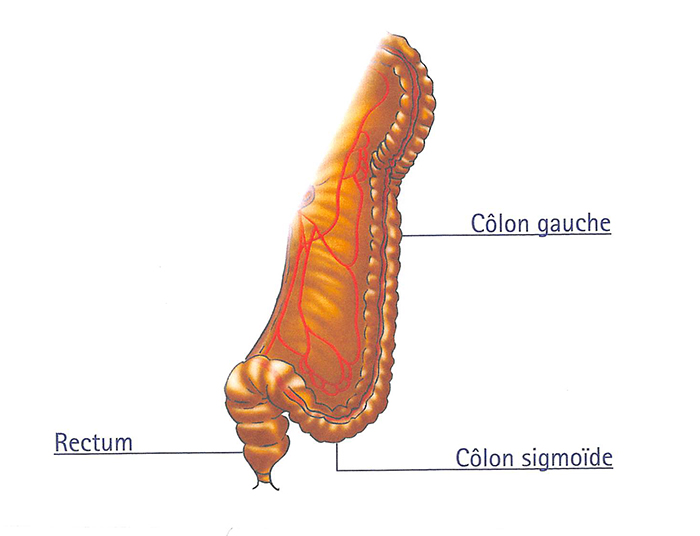 La chirurgie du rectum est réalisée le plus souvent par coelioscopie, c’est-à-dire à travers de petits orifices. Selon la pathologie, le rétablissement de la continuité digestive peut être immédiat ou différé.
La chirurgie du rectum est réalisée le plus souvent par coelioscopie, c’est-à-dire à travers de petits orifices. Selon la pathologie, le rétablissement de la continuité digestive peut être immédiat ou différé.
En cas de cancer, un curage est réalisé qui consiste en l’ablation des ganglions situés dans le mésorectum (graisse dans laquelle passe les vaisseaux et les lymphatiques).
Avant la chirurgie, une radio-chimiothérapie préopératoire peut être nécessaire. Son but est de diminuer le risque de récidive locale. En revanche, la radio-chimiothérapie expose le patient à une augmentation potentielle des séquelles fonctionnelles et des complications. La décision de la stratégie thérapeutique doit donc être adaptée à chaque patient. Elle nécessite un bilan préthérapeutique spécialisé puis une discussion en Réunion de Concertation Pluridisciplinaire (RCP) associant gastroentérologues, chirurgiens, radiothérapeutes, chimiothérapeutes, radiologues et anatomopathologistes. La qualité de l’exérèse chirurgicale, de l’anatomo-pathologie, de l’IRM et la qualité de la radiothérapie sont des facteurs essentiels de la réussite thérapeutique, que ce soit sur le plan de la survie que sur le plan fonctionnel.
Certaines petites lésions peuvent être retirées par coelioscopie trans-anale, sans aucune cicatrice.
Toutes les chirurgies du rectum sont réalisées dans le cadre de la Récupération Rapide Après Chirurgie. Cela consiste en la mise en place d’un certain nombre de mesures pré, per, et post opératoires permettant la diminution des complications et la récupération plus rapide de son autonomie antérieure. La durée d’hospitalisation est ainsi réduite.
Vous être acteur de cette prise en charge ! Vous devez ainsi en avoir compris les principes et les avantages.
Le Docteur Antoine GUILLAUD est membre de GRACE.
GRACE est un groupe de professionnels de santé créé en 2014 dans le but de favoriser le développement et la diffusion de la récupération rapide après chirurgie. En savoir plus sur GRACE
Avant l’intervention
Le tabac doit être arrêté dès que possible pour limiter le risque de complications graves. Un accompagnement par un tabacologue est possible.
Une immunonutrition (Oral Impact) vous est prescrit sous forme de briquettes à prendre 3 fois par jour durant les 7 jours précédant l’opération. Cette immunonutrition en stimulant le système immunitaire permet de diminuer le risque de complications.
En cas de perte de poids, vous prenez en plus des compléments alimentaires dès la consultation chirurgicale, sous forme de briquettes également. Dans le cas d’une dénutrition sévère, une alimentation entérale (par une mini sonde dans le nez) ou parentérale (par voie sanguine) est nécessaire en pré opératoire. La mise en place et le suivi de cette alimentation spécifique sont réalisés par un prestataire de soins ou par l’hospitalisation à domicile (HAD).
Vous voyez en consultation, le même jour, un anesthésiste et un kinésithérapeute pour l’initiation aux exercices respiratoires post opératoires, permettant la diminution des complications pulmonaires.
En cas de chirurgie du bas rectum, une kinésithérapie périnéale spécialisée peri opératoire est réalisée. Son but est d’optimiser la fonction sphinctérienne permettant d’améliorer les résultats fonctionnels.
Une préparation colique est nécessaire comme lors de la coloscopie. Une préparation rectale par lavements à l’eau est réalisée dans le service la veille et le matin de l’intervention.
Vous faites un régime sans résidu strict 3 jours avant l’intervention.
Vous êtes hospitalisés le plus souvent la veille de l’intervention. Une boisson sucrée vous sera donnée 2 à 3h avant l’opération.
Dans le cadre de le la Récupération Rapide Après Chirurgie, la chirurgie est mini invasive, les drains et les sondes sont limitées.
L’intervention
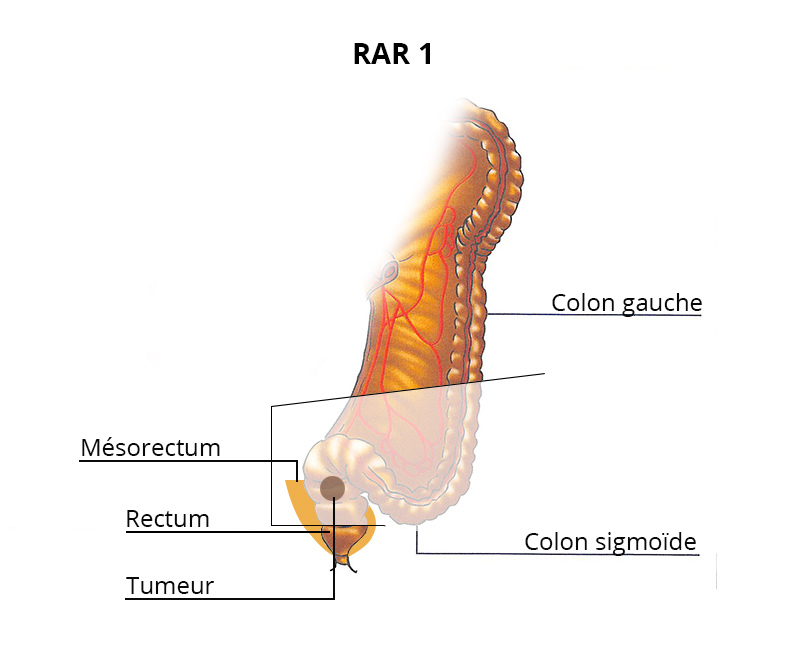
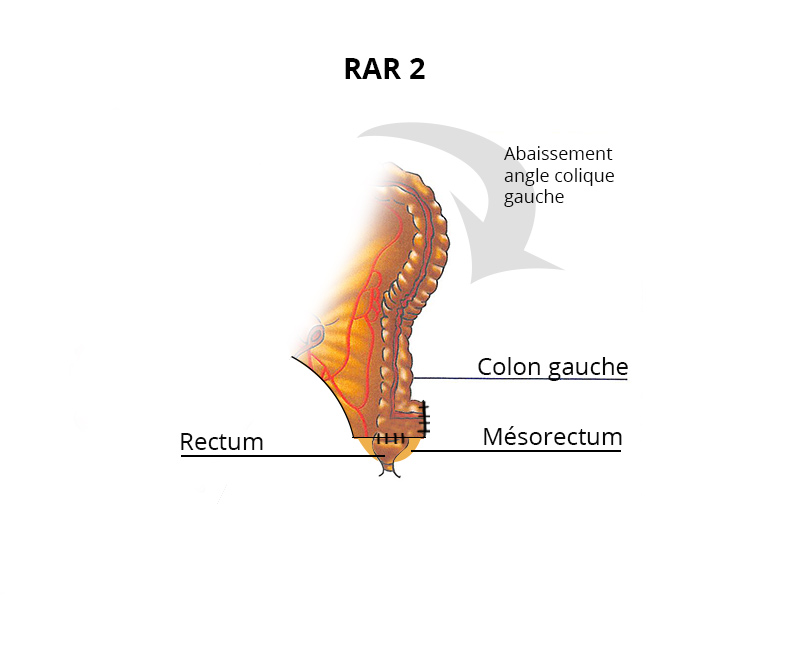
Résection antérieure du rectum
Il s’agit de l’ablation de la partie haute du rectum et d’une partie du colon gauche.
La résection antérieure du rectum est réalisée dès que cela est possible par coelioscopie avec 4 petits orifices et une cicatrice au-dessus du pubis pour extérioriser la pièce opératoire.
Une couture, appelée anastomose, est réalisée pour rétablir la continuité digestive à l’aide d’une pince mécanique circulaire.
Une poche temporaire (anus artificiel) n’est la plupart du temps pas nécessaire.
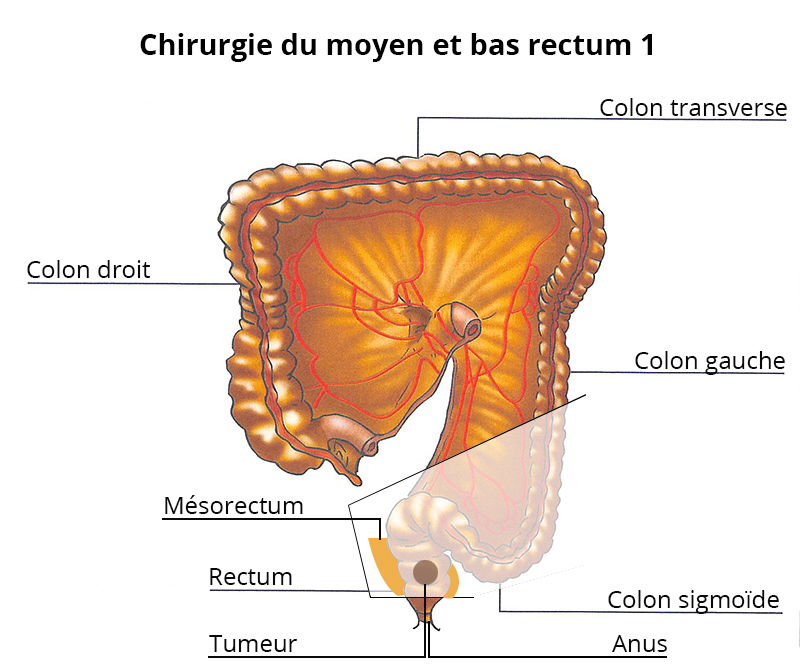
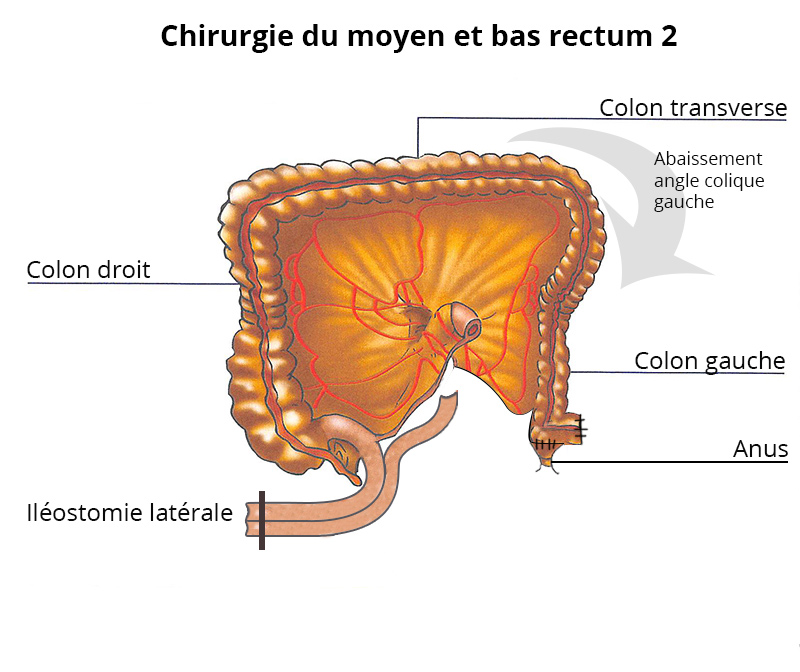
Chirurgie du moyen et bas rectum
Il s’agit de l’ablation de la majorité du rectum voire de la totalité, appelée proctectomie.
La proctectomie est réalisée dès que cela est possible par coelioscopie avec 4 petits orifices. La pièce opératoire est extraite par une incision sus pubienne ou par l’anus.
Une couture, appelée anastomose, est réalisée pour rétablir la continuité digestive le plus souvent de façon manuelle au niveau de l’anus.
Une poche temporaire ou anus artificiel (iléostomie latérale ) est nécessaire pendant 6 à 8 semaines.
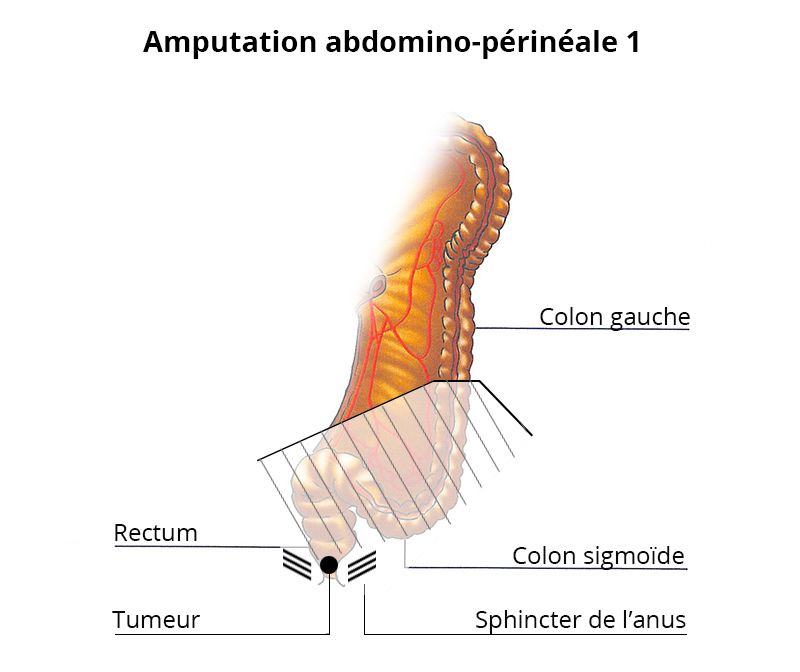
Amputation abdomino-périnéale
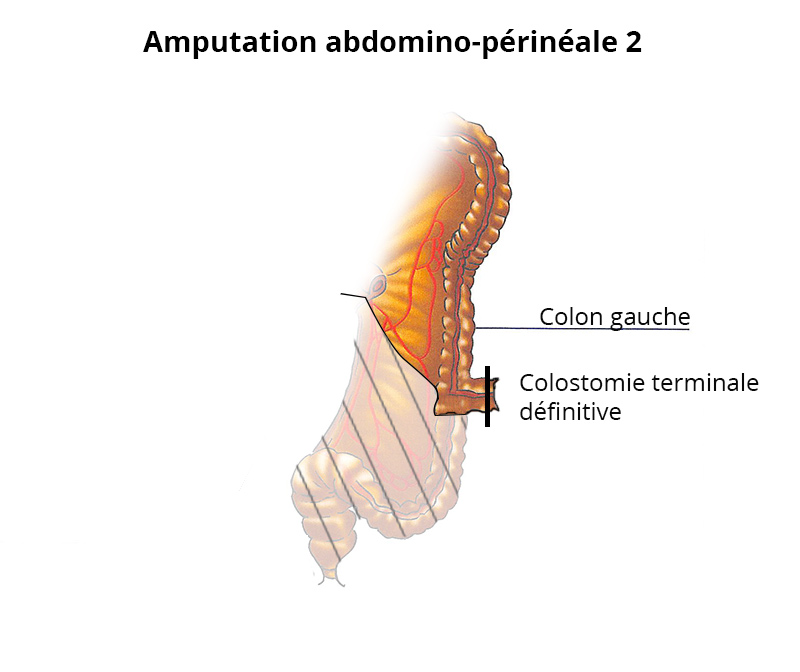
Il s’agit de l’ablation de l’anus, d’une partie du périnée et du rectum. Cette chirurgie lourde est nécessaire dans le cas d’une tumeur très bas située envahissant le muscle de l’anus (sphincter externe).
Le colon est suturé définitivement à la peau pour permettre l’extériorisation des matières dans une poche, on parle de « colostomie ». Le temps abdominal est réalisé par coelioscopie ou par ouverture du ventre.
En fonction de la taille de la résection et des conditions locales, le périnée est fermé directement ou laissé ouvert en cicatrisation dirigée. Dans ce cas, la mise en place de pansements aspiratifs continus (VAC thérapie) permet de diminuer le nombre de pansements et d’accélérer la cicatrisation. Ces pansements spécifiques sont d’abord réalisés au bloc opératoire puis dans le service et enfin à domicile ou en convalescence. En cas de fermeture directe du périnée, le risque est une désunion nécessitant alors des soins avec méchage voire une VAC thérapie.
A distance, une déformation de la paroi autour de la stomie (éventration) ou une extériorisation anormale du colon (prolapsus stomial) sont possibles nécessitant parfois une réparation chirurgicale.
Les suites opératoires
Après une surveillance en salle de réveil, vous êtes transférés en service de soins continus pour 48H à 72H.
Vous êtes d’abord levés et mis au fauteuil puis la marche est reprise dès que possible.
Une kinésithérapie mobilisatrice et respiratoire est réalisée 1 à 2 fois par jour aux soins continus puis selon vos besoins.
L’alimentation est débutée rapidement selon un protocole précis.
En cas de chirurgie rectale basse, une sonde urinaire est laissée en place 48 à 72H.
L’hospitalisation dure environ 5 à 8 jours sous surveillance anesthésique et chirurgicale rapprochée.
A votre retour à domicile, la surveillance quotidienne est poursuivie par l’infirmière libérale.
Le chirurgien et/ou le service sont joignables à tout moment afin de pouvoir répondre à toutes les interrogations ou revoir un patient rapidement en consultation si besoin.
Vous êtes revus systématiquement en consultation chirurgicale à 1 mois post opératoire.
En cas de cancer, une anticoagulation d’1 mois au total est recommandée. La plupart du temps de la COLLE ferme et protège les cicatrices ne nécessitant aucun soin de paroi.
En cas d’ouverture du ventre (laparotomie), vous devrez porter une ceinture abdominale pendant 2 mois.
Les activités sportives peuvent être reprises après 1 mois post opératoire.
La décision de chimiothérapie est prise en fonction des résultats de l’analyse de la pièce opératoire et notamment de l’analyse des ganglions.
En cas de cancer, une surveillance par le gastroentérologue ou l’oncologue sera nécessaire tous les 3 mois pendant 3 ans puis tous les 6 mois pendant 2 ans.
Les risques de la chirurgie du rectum
Risques non spécifiques :
- Conversion en ouverture du ventre ou laparotomie en cas de difficultés opératoires (tumeur volumineuse ou localement avancée, adhérences, plaie d’un autre organe,…),
- Saignement, hématome, abcès (le rectum contenant beaucoup de bactéries), phlébite, problèmes pulmonaires, occlusion intestinale.
Risques spécifiques :
- Défaut de cicatrisation de la couture digestive pouvant entrainer une reprise chirurgicale par ouverture du ventre (laparotomie) voire la confection d’une stomie temporaire encore appelée poche ou anus artificiel. Ce risque est inférieur à 5% et se manifeste généralement entre le 3ème et le 8ème jour post opératoire. Si la couture est faite au niveau de l’anus, ce « lâchage d’anastomose » s’exprime souvent par un abcès ou une suppuration.
- Troubles fonctionnels digestifs :
Un retard à la reprise du transit est possible appelé iléus post opératoire se traduisant par un ballonnement, l’absence de gaz ou de selles, un hoquet, des nausées voire des vomissements, pouvant nécessiter la pose d’une sonde nasogastrique durant quelques jours. Cela peut entrainer une prolongation de l’hospitalisation ou une ré hospitalisation. La Récupération RapideAprès Chirurgie permet de diminuer ce phénomène.
La reprise du transit se fait généralement sous forme liquide que ce soit de façon naturelle ou par la poche de protection.Le transit va progressivement s’améliorer mais les selles restent souvent plus nombreuses qu’avant l’opération pouvant justifier la prise de médicaments ralentisseurs du transit. Les gaz peuvent être également plus nombreux et/ou malodorants. - Troubles fonctionnels sexuels et urinaires
En cas de chirurgie rectale basse, des troubles de l’érection et/ou de l’éjaculation transitoires ou définitifs sont possibles. Cela s’explique par la proximité entre la commande nerveuse de ces deux fonctions et le rectum appelée plexus hypogastrique. Vous devez en faire part à votre chirurgien dès l’apparition de ces symptômes car des solutions sont possibles.
Les troubles urinaires sont rares et consistent le plus souvent en une paralysie transitoire de la vessie nécessitant le maintien d’une sonde urinaire durant plusieurs jours.
A distance : Comme dans toute intervention abdominale, des déformations de la paroi de l’abdomen (éventrations) et des brides intra-abdominales sont possibles.
Il est rappelé que toute intervention chirurgicale comporte un certain nombre de risques y compris vitaux, tenant à des variations individuelles qui ne sont pas toujours prévisibles. Certaines de ces complications sont de survenue exceptionnelle (plaies des vaisseaux, des nerfs et de l’appareil digestif) et peuvent parfois ne pas être guérissables. Au cours de l’intervention, le chirurgien peut se trouver en face d’une découverte ou d’un événement imprévu nécessitant des actes complémentaires ou différents de ceux initialement prévus, voire une interruption du protocole prévu.
Conseils post opératoires après une chirurgie du rectum
Vous devez reprendre vos activités progressivement en privilégiant la marche. Une fatigue est possible, liée au stress chirurgical et anesthésique. Vous devez ainsi prendre soins de vous. Les premiers jours des douleurs dans les épaules sont possibles, en raison des gaz de coelioscopie, et vont rapidement disparaître. Suivez bien les prescriptions de votre chirurgien.
Les troubles digestifs sont le plus souvent transitoires. Des probiotiques en gélules peuvent vous êtes prescris par votre chirurgien afin de renouveler la flore intestinale qui a été perturbée par les lavements coliques et la chirurgie.
Ne pas porter de charges lourdes et ne pas faire d’efforts intenses sur le ventre pendant 1 mois.
En cas de problème n’hésitez pas à contacter le secrétariat ou le service des urgences.
